 |
Prof. Dr. Alwin Krämer |
Interview mit Professor Alwin Krämer, Leiter der
Klinischen Kooperationseinheit Moekulare Hämatologie/Onkologie des Deutschen
Krebsforschungszentrums und des Universitätsklinikums Heidelberg, zu
Epidemiologie, Risikofaktoren, Behandlung und Prognose von Leukämien, Lymphomen
und Myelom anlässlich des Weltblutkrebstages 2016 am 28.5.2016.
Herr Professor Krämer, was versteht man unter Blutkrebs?
Krämer: Blutkrebs im engeren Sinne sind natürlich
Leukämien, weißes Blut zu Deutsch. Akute Leukämien bezeichnen Erkrankungen, die
sehr fulminant auftreten, einen sehr raschen klinischen Verlauf nehmen und
unbehandelt auch sehr schnell zum Tode führen. Im Gegensatz dazu nehmen
chronische Leukämien meist einen eher langsamen Verlauf, zeigen häufig nur
milde Symptome und führen auch unbehandelt über längere Zeiträume nicht
zwingend zum Tode. Darüber hinaus gibt es die Lymphome, Lymphknotenkrebs,
einhergehend mit Lymphknotenschwellungen an verschiedenen Stellen des Körpers.
Das Myelom ist eine Krebsform, die von sogenannten Plasmazellen ausgeht, die
typischerweise im Knochenmark ansässig sind. Durch deren Entartung kommt es an
einzelnen Stellen im Knochenmark zu einer herdförmigen Vermehrung dieser
Plasmazellen, verbunden mit Knochenbrüchen und Veränderungen der Blutbildung.
Wie häufig ist Blutkrebs und wer erkrankt daran?
Krämer: Die einzelnen Blutkrebsarten sind im Vergleich zu
den häufigen soliden Tumorformen wie Brustkrebs, Darmkrebs oder Lungenkrebs
sehr seltene Erkrankungen. Die meisten davon treten genau wie solide Tumoren
mit zunehmendem Alter häufiger auf. Eine Ausnahme hiervon stellt die akute
lymphatische Leukämie dar, an der auch viele Kinder erkranken. Auch beim
Hodgkin-Lymphom ist eine zweigipfelige Altersverteilung mit einem Peak bei
jungen Erwachsenen und einem im fortgeschrittenen Erwachsenenalter zu
beobachten.
Gibt es Risikofaktoren für die Erkrankung? Und weiß man,
warum ausgerechnet bei der akuten lymphatischen Leukämie besonders häufig
Kinder erkranken?
Krämer: Bei Leukämien weiß man, dass Strahlung, aber auch
Chemikalien wie Benzol, Zigarettenrauch und vorausgegangene Chemotherapien
gegen andere Tumorerkrankungen das Risiko deutlich erhöhen. Im Laufe des Lebens
sammeln sich, möglicherweise verstärkt durch diese Faktoren, Mutationen im
Erbgut blutbildender Zellen im Knochenmark an, die dann irgendwann zum
Auftreten einer Leukämie führen. Bei der kindlichen akuten lymphatischen
Leukämie sind derartige Mutationen schon vor der Geburt, also im Mutterleib nachweisbar
und führen bereits kurz nach der Geburt zum Auftreten dieser Erkrankung. Bei
Lymphomen gibt es immer wieder Hinweise darauf, dass auch Viruserkrankungen
beteiligt zu sein scheinen. Insbesondere beim Hodgkin-Lymphom ist eine
Assoziation mit dem Epstein-Barr-Virus beschrieben. Wie die Infektion am
Auftreten dieses Lymphoms beteiligt ist, ist nach wie vor unklar.
Welche Behandlungsmöglichkeiten gibt es?
Krämer: Klassisch behandelt man Blutkrebs zunächst mit
Chemotherapie. Hierbei werden verschiedene Chemotherapeutika mit
unterschiedlichem Angriffspunkt miteinander kombiniert. Schon mit diesen
Therapieformen kann man einen Großteil der Patienten gut behandeln und zum Teil
heilen. Bei einem weiteren Teil der Patienten kann die Erkrankung damit über lange
Zeiträume zwar nicht geheilt aber gut kontrolliert werden. Darüber hinaus haben
insbesondere bei Blutkrebs zielgerichtete Therapien ihre ersten Erfolge gezeigt
und entfalten hier auch nach wie vor die größte Wirksamkeit. Paradigmatisch ist
hier der Wirkstoff Imatinib zu nennen, der für die chronische myeloische
Leukämie vor mittlerweile fast zwanzig Jahren entwickelt wurde. Mit diesem
Medikament, das man in Tablettenform einnimmt, und das sehr gut verträglich
ist, ist es gelungen, eine Erkrankung, die vor der Entwicklung dieses
Medikaments innerhalb von nur wenigen Jahren in nahezu allen Fällen zum Tode
geführt hat, wenn auch nicht zu heilen, so doch über viele Jahre und sogar
Jahrzehnte in Remission zu halten. Mittlerweile weiß man sogar, dass man bei einem
Teil der Patienten das Medikament absetzen kann. Imatinib wirkt auch bei einem
Teil der Patienten mit akuter lymphatischer Leukämie. Mittlerweile sind eine
ganze Reihe von Medikamenten, die ähnlich wie Imatinib zielgerichtet gegen
mutierte Proteine bei Leukämien und Lymphomen wirken, in klinischer Erprobung.
Das zweite große Schlagwort derzeit sind Immuntherapien.
Krämer: Bezüglich immuntherapeutischer Ansätze dominieren
derzeit zwei Strategien das Feld: Einerseits sogenannte CAR-T-Zellen, wo es mit
genetisch veränderten T-Zellen insbesondere bei Patienten mit kindlicher akuter
lymphatischer Leukämie gelungen ist, auch dann noch Therapieerfolge zu
erzielen, wenn andere Behandlungsformen erfolglos waren. Die mittlerweile
insbesondere bei soliden Tumoren sehr erfolgreich angewendete zweite Form der
Immuntherapie sind Checkpoint-Inhibitoren, also Medikamente, die eine gegen
Tumorzellen gerichtete Immunreaktion des Körpers aktiviert. Diese Strategie hat
bereits zu großen Erfolgen insbesondere beim Melanom und bei Lungentumoren
geführt und wird jetzt auch bei anderen Tumorarten einschließlich zahlreicher
Blutkrebsformen untersucht.
Eine Therapie, die ganz speziell bei Blutkrebs eingesetzt
wird, ist die Stammzelltransplantation.
Krämer: Bei der Stammzelltransplantation gibt es zwei
Konzepte. Bei der autologen Stammzelltransplantation entnimmt man aus dem
Knochenmark oder aus dem Blut patienteneigene blutbildende Stammzellen, um sie
dem Patienten im Anschluss an eine hochdosierte Chemotherapie zurückzugeben, was
die Erholung der Blutbildung und der Knochenmarkfunktion ermöglicht. Myelome
und Lymphome stellen derzeit die Domäne dieser autologen
Blutstammzelltransplantation dar. Davon zu unterscheiden ist die allogene
Blutstammzelltransplantation. Dabei nimmt man Stammzellen von einem Spender,
der in bestimmten immunologischen Merkmalen mit dem Patienten übereinstimmt.
Hierfür insbesondere geeignet sind Geschwister des Patienten, bei denen in 25
Prozent der Fälle eine komplette Übereinstimmung in den untersuchten Merkmalen
besteht. Wenn sich kein passender Bruder oder Schwester findet, gibt es in
Deutschland und international sehr große Spenderdateien von Menschen, die sich
freiwillig zu einer Blutstammzellspende bereitgefunden haben. Dort kann in den
allermeisten Fällen ein passender Spender identifiziert werden. Bei dieser Form
der Transplantation helfen die Stammzellen des Spenders, immunologisch nach
einer Chemotherapie verbliebene Tumorzellen im Patienten abzutöten. Dieses
Verfahren wurde schon in den 1960er-Jahren entwickelt und wird nach
kontinuierlicher Weiterentwicklung und Verbesserung seitdem in zunehmender Zahl
bei vielen Blutkrebsarten angewandt.
Sie selbst sind Arzt im Universitätsklinikum Heidelberg,
aber auch Forscher im Deutschen Krebsforschungszentrum. Woran arbeiten Sie?
Krämer: Wir beschäftigen uns zum einen mit Mechanismen
der Entstehung von Tumorerkrankungen im Allgemeinen und der akuten myeloischen
Leukämie (AML) im Besonderen. Hierbei gilt es zu erwähnen, dass es Formen der
AML gibt, welche genetisch stabil sind, deren Chromosomen im Vergleich zu einem
gesunden Individuum also unverändert aussehen. Diese treten insbesondere bei
jüngeren Patienten auf und gehen mit einer verhältnismäßig guten Prognose
einher. Davon zu unterscheiden sind AML-Formen, die insbesondere bei älteren
Patienten auftreten und deren Chromosomen erhebliche strukturelle und
zahlenmäßige Abweichungen aufweisen. Diese Erkrankungen haben eine sehr
schlechte Prognose. Zu verstehen, wie diese Chromosomenveränderungen entstehen
und wodurch sie hervorgerufen werden, ist ein Teil unseres Forschungsgebiets.
Auf der anderen Seite sind wir derzeit dabei, ein neues zielgerichtetes
Medikament gegen eine Mutation, die sowohl bei akuten myeloischen Leukämien als
auch bei verschiedenen soliden Tumoren auftritt zu entwickeln. Dieses Enzym
heißt Isocitrat-Dehydrogenase. Hier versuchen wir gemeinsam mit der Firma Bayer
und dem Kollegen Andreas von Deimling aus der Neuropathologie ein Medikament zu
entwickeln, das zielgerichtet dieses veränderte, mutierte Protein trifft und
damit die Tumorformen mit dieser Mutation behandelbar macht.
Könnte es sein, dass man eines Tages zu einer Therapie
kommt, die zunächst die Krebszellen genau analysiert und dann einen Cocktail
zusammenstellt von zielgerichteten Medikamenten, der wesentlich besser
verträglich wäre als die Chemotherapie?
Krämer: Bei der chronischen myeloischen Leukämie geht das
ja schon. Und es gibt eine relativ seltene Unterform der akuten myeloischen
Leukämie, bei der es mittlerweile ebenfalls möglich ist, die Erkrankung ohne
Chemotherapie durch eine Kombination von zwei zielgerichteten Substanzen zu
heilen. Die Behandlung ist prinzipiell im wesentlichen ambulant durchführbar
und in der Lage, die weit überwiegende Mehrzahl der Patienten, 95 Prozent, von
der Erkrankung zu heilen. Die Hoffnung
ist natürlich, dass sich das auf andere Formen von Leukämien und Lymphomen
übertragen lässt.
Wird das nicht sehr teuer?
Krämer: Ja, das wird sehr teuer. Die Therapiekosten mit
diesen neu entwickelten Medikamenten sind immens. Deswegen ist es eben so
wichtig, dass man zunächst einmal in großen und gut kontrollierten klinischen
Studien die Wertigkeit jeder einzelnen dieser neuen Substanzen überprüft.
Wenn man die verschiedenen Blutkrebsarten insgesamt vergleicht
mit den soliden Tumorarten, sieht es doch eher positiv aus?
Krämer: Das ist sicher richtig. Natürlich gibt es sehr
viele unterschiedliche Formen von Blutkrebs. Selbst bei den einzelnen
Erkrankungsarten gibt es noch einmal viele Unterformen, die bezüglich ihrer
Prognose und Behandelbarkeit alle sehr unterschiedlich sind. Aber
zusammenfassend kann man sicher sagen, dass Blutkrebserkrankungen eine deutlich
bessere Prognose haben als die meisten metastasierten soliden Tumoren. Das
trifft insbesondere für die kindlichen Blutkrebsformen, aber auch für
zahlreiche Blutkrebsformen des Erwachsenen zu.
Herr Professor Krämer: Vielen Dank für das Gespräch.
Zahlen zu Blutkrebs:
Insgesamt erkranken pro Jahr ca. 500.000 Erwachsene in
Deutschland an Krebs. Davon erkranken jedes Jahr 38.200 Erwachsene an
„Blutkrebs“.
Leukämien (6.800 Männer, 5.300 Frauen)
Morbus Hodgkin (1.300 Männer, 900 Frauen)
Non-Hodgkin-Lymphom (9.400 Männer, 7.900 Frauen) Multiples Myelom (3.600
Männer, 3.000 Frauen)
Quelle: Krebs in Deutschland, 2013, Robert Koch Institut.
Insgesamt erkranken pro Jahr ca. 2.000 Kinder in
Deutschland an Krebs. Davon erkranken jedes Jahr etwa 880 an „Blutkrebs“, rund
600 an Leukämien und 280 an Lymphomen.
Quelle: Deutsches Kinderkrebsregister. www.kinderkrebsregister.de
Weitere Informationen zum Thema Leukämien und Lymphome
bietet der Krebsinformationsdienst des Deutschen Krebsforschungszentrums auf
seinen Internetseiten www.krebsinformationsdienst.de,
per Email an krebsinformationsdienst@dkfz.de
oder per Telefon kostenlos unter 0800 4203040.
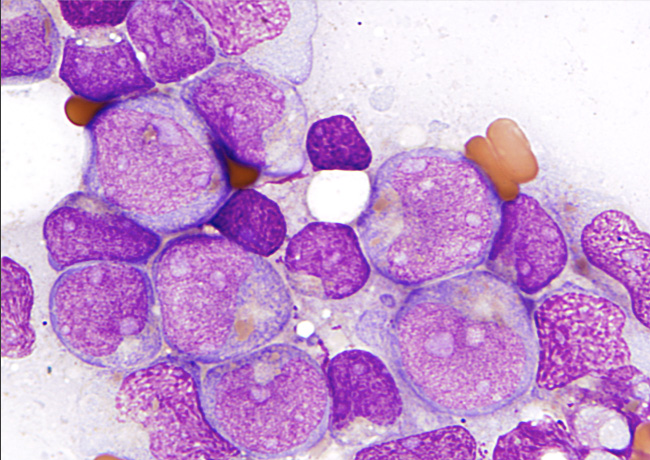 |
Zellen einer Akuten Myeloischen Leukämie |
Das Deutsche Krebsforschungszentrum (DKFZ) ist mit mehr
als 2.500 Mitarbeiterinnen und Mitarbeitern die größte biomedizinische
Forschungseinrichtung in Deutschland. Über 1000 Wissenschaftlerinnen und
Wissenschaftler erforschen im DKFZ, wie Krebs entsteht, erfassen Krebsrisikofaktoren
und suchen nach neuen Strategien, die verhindern, dass Menschen an Krebs
erkranken. Sie entwickeln neue Methoden, mit denen Tumoren präziser
diagnostiziert und Krebspatienten erfolgreicher behandelt werden können. Die
Mitarbeiterinnen und Mitarbeiter des Krebsinformationsdienstes (KID) klären
Betroffene, Angehörige und interessierte Bürger über die Volkskrankheit Krebs
auf. Gemeinsam mit dem Universitätsklinikum Heidelberg hat das DKFZ das
Nationale Centrum für Tumorerkrankungen (NCT) Heidelberg eingerichtet, in dem
vielversprechende Ansätze aus der Krebsforschung in die Klinik übertragen
werden. Im Deutschen Konsortium für Translationale Krebsforschung (DKTK), einem
der sechs Deutschen Zentren für Gesundheitsforschung, unterhält das DKFZ
Translationszentren an sieben universitären Partnerstandorten. Die Verbindung
von exzellenter Hochschulmedizin mit der hochkarätigen Forschung eines
Helmholtz-Zentrums ist ein wichtiger Beitrag, um die Chancen von Krebspatienten
zu verbessern. Das DKFZ wird zu 90 Prozent vom Bundesministerium für Bildung
und Forschung und zu 10 Prozent vom Land Baden-Württemberg finanziert und ist
Mitglied in der Helmholtz-Gemeinschaft deutscher Forschungszentren.
Ansprechpartner für die Presse:
Dr. Stefanie Seltmann
Leiterin Presse- und Öffentlichkeitsarbeit Deutsches
Krebsforschungszentrum Im Neuenheimer Feld 280 69120 Heidelberg
T: +49 6221 42-2854
F: +49 6221 42-2968
Dr. Sibylle Kohlstädt
Presse- und Öffentlichkeitsarbeit
Deutsches Krebsforschungszentrum
Im Neuenheimer Feld 280
69120 Heidelberg
T: +49 6221 42 2843
F: +49 6221 42 2968




